AsuhanKeperawatan Pada Klien Dengan Skoliosis
1. Pengertian
Skoliosis adalah lengkungan atau kurvatura lateral pada tulang belakang akibat rotasi dan deformitas vertebra. Tiga bentuk skoliosis struktural yaitu :
1. Skoliosis Idiopatik adalah bentuk yang paling umum terjadi dan diklasifikasikan menjadi 3 kelompok yaitu infantile, yang muncul sejak lahir sampai usia 3 tahun; anak-anak, yang muncul dari usia 3 tahun sampai 10 tahun; dan remaja, yang muncul setelah usia 10 tahun (usia yang paling umum).
2. Skoliosis Kongenital adalah skoliosis yang menyebabkan malformasi satu atau lebih badan vertebra.
3. Skoliosis Neuromuskuler, anak yang menderita penyakit neuromuskuler (seperti paralisis otak, spina bifida, atau distrofi muskuler) yang secara langsung menyebabkan deformitas.
(Nettina, Sandra M.)
2. 2. Etiologi
Penyebab terjadinya skoliosis diantaranya kondisi osteopatik, seperti fraktur, penyakit tulang, penyakit arthritis, dan infeksi. Pada skoliosis berat, perubahan progresif pada rongga toraks dapat menyebabkan perburukan pernapasan dan kardiovaskuler. (Nettina, Sandra M.)
Terdapat 3 penyebab umum dari skoliosis:
1. Kongenital (bawaan), biasanya berhubungan dengan suatu kelainan dalam pembentukan tulang belakang atau tulang rusuk yang menyatu
2. Neuromuskuler, pengendalian otot yang buruk atau kelemahan otot atau kelumpuhan akibat penyakit berikut:
- Cerebral palsy
- Distrofi otot
- Polio
- Osteoporosis juvenil
3. Idiopatik, penyebabnya tidak diketahui.
4. Manifestasi Kinis
Gejalanya berupa:
- tulang belakang melengkung secara abnormal ke arah samping
- bahu dan/atau pinggul kiri dan kanan tidak sama tingginya
- nyeri punggung
- kelelahan pada tulang belakang setelah duduk atau berdiri lama
- skoliosis yang berat (dengan kelengkungan yang lebih besar dari 60%) bisa menyebabkan gangguan pernafasan.
Kebanyakan pada punggung bagian atas, tulang belakang membengkok ke kanan dan pada punggung bagian bawah, tulang belakang membengkok ke kiri; sehingga bahu kanan lebih tinggi dari bahu kiri. Pinggul kanan juga mungkin lebih tinggi dari pinggul kiri.
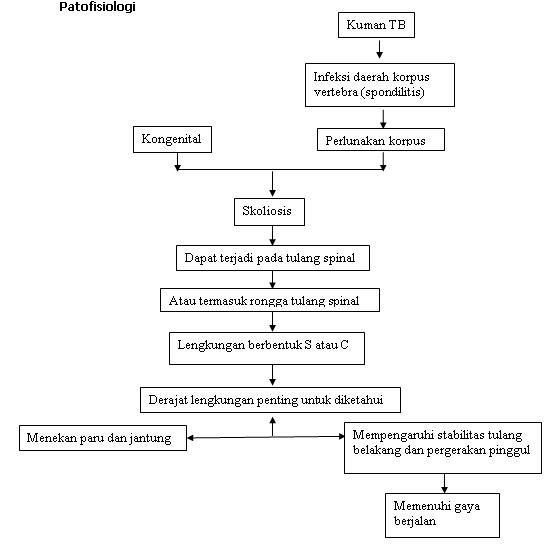
3. Patofisiologi
4. Penatalaksanaan Medis
Pengobatan yang dilakukan tergantung kepada penyebab, derajat dan lokasi kelengkungan serta stadium pertumbuhan tulang.
Jika kelengkungan kurang dari 20%, biasanya tidak perlu dilakukan pengobatan, tetapi penderita harus menjalani pemeriksaan secara teratur setiap 6 bulan.
Pada anak-anak yang masih tumbuh, kelengkungan biasanya bertambah sampai 25-30%, karena itu biasanya dianjurkan untuk menggunakan brace (alat penyangga) untuk membantu memperlambat progresivitas kelengkungan tulang belakang. Brace dari Milwaukee & Boston efektif dalam mengendalikan progresivitas skoliosis, tetapi harus dipasang selama 23 jam/hari sampai masa pertumbuhan anak berhenti.
Brace tidak efektif digunakan pada skoliosis kongenital maupun neuromuskuler.
Jika kelengkungan mencapai 40% atau lebih, biasanya dilakukan pembedahan. Pada pembedahan dilakukan perbaikan kelengkungan dan peleburan tulang-tulang. Tulang dipertahankan pada tempatnya dengan bantuan 1-2 alat logam yang terpasang sampai tulang pulih (kurang dari 20 tahun). Sesudah dilakukan pembedahan mungkin perlu dipasang brace untuk menstabilkan tulang belakang.
Kadang diberikan perangsangan elektrospinal, dimana otot tulang belakang dirangsang dengan arus listrik rendah untuk meluruskan tulang belakang.
5. Pemeriksaan Penunjang
Pada pemeriksaan fisik penderita biasanya diminta untuk membungkuk ke depan sehingga pemeriksa dapat menentukan kelengkungan yang terjadi. Pemeriksaan neurologis (saraf) dilakukan untuk menilai kekuatan, sensasi atau refleks.
Pemeriksaan lainnya yang biasa dilakukan:
# Rontgen tulang belakang.
X-Ray Proyeksi Foto polos : Harus diambil dengan posterior dan lateral penuh terhadap tulang belakang dan krista iliaka dengan posisi tegak, untuk menilai derajat kurva dengan metode Cobb dan menilai maturitas skeletal dengan metode Risser. Kurva structural akan memperlihatkan rotasi vertebra ; pada proyeksi posterior-anterior, vertebra yang mengarah ke puncak prosessus spinosus menyimpang kegaris tengah; ujung atas dan bawah kurva diidentifikasi sewaktu tingkat simetri vertebra diperoleh kembali.
# Pengukuran dengan skoliometer (alat untuk mengukur kelengkungan tulang belakang) Skoliometer
Skoliometer adalah sebuah alat untuk mengukur sudut kurvaturai. Cara pengukuran dengan skoliometer dilakukan pada pasien dengan posisi membungkuk, kemudian atur posisi pasien karena posisi ini akan berubah-ubah tergantung pada lokasi kurvatura, sebagai contoh kurva dibawah vertebra lumbal akan membutuhkan posisi membungkuk lebih jauh dibanding kurva pada thorakal. Kemudian letakkan skoliometer pada apeks kurva, biarkan skoliometer tanpa ditekan, kemudian baca angka derajat kurva.
Pada screening, pengukuran ini signifikan apabila hasil yang diperoleh lebih besar dari 5 derajat, hal ini biasanya menunjukkan derajat kurvatura > 200 pada pengukuran cobb’s angle pada radiologi sehingga memerlukan evaluasi yang lanjut.
# MRI (jika ditemukan kelainan saraf atau kelainan pada rontgen).
E. KONSEP DASAR ASUHAN KEPERAWATAN
1. PEMERIKSAAN FISIK
a. Mengkaji skelet tubuh
Adanya deformitas dan kesejajaran. Pertumbuhan tulang yang abnormal akibat tumor tulang. Pemendekan ekstremitas, amputasi dan bagian tubuh yang tidak dalam kesejajaran anatomis. Angulasi abnormal pada tulang panjang atau gerakan pada titik selain sendi biasanya menandakan adanya patah tulang.
b. Mengkaji tulang belakang
Skoliosis (deviasi kurvatura lateral tulang belakang)
Kifosis (kenaikan kurvatura tulang belakang bagian dada)
Lordosis (membebek, kurvatura tulang belakang bagian pinggang berlebihan)
c. Mengkaji system persendian
Luas gerakan dievaluasi baik aktif maupun pasif, deformitas, stabilitas, dan adanya benjolan, adanya kekakuan sendi
d. Mengkaji system otot
Kemampuan mengubah posisi, kekuatan otot dan koordinasi, dan ukuran masing-masing otot. Lingkar ekstremitas untuk mementau adanya edema atau atropfi, nyeri otot.
e. Mengkaji cara berjalan
Adanya gerakan yang tidak teratur dianggap tidak normal. Bila salah satu ekstremitas lebih pendek dari yang lain. Berbagai kondisi neurologist yang berhubungan dengan caraberjalan abnormal (mis. cara berjalan spastic hemiparesis - stroke, cara berjalan selangkah-selangkah – penyakit lower motor neuron, cara berjalan bergetar – penyakit Parkinson).
f. Mengkaji kulit dan sirkulasi perifer
Palpasi kulit dapat menunjukkan adanya suhu yang lebih panas atau lebih dingin dari lainnya dan adanya edema. Sirkulasi perifer dievaluasi dengan mengkaji denyut perifer, warna, suhu dan waktu pengisian
kapiler.
1. DIAGNOSA DAN INTERVENSI KEPERAWATAN
a. Ketidakefektifan pola napas berhubungan dengan penekanan paru
Tujuan: Pola napas efektif
Intervensi:
1) Kaji status pernapasan setiap 4 jam
2) Bantu dan ajarkan pasien melakukan napas dalam setiap 1 jam
3) Atur posisi tidur semi fowler untuk meningkatkan ekspansi paru
4) Auskultasi dada untuk mendengarkan bunyi napas setiap 2 jam
5) Pantau tanda vital setiap 4 jam
b. Nyeri punggung berhubungan dengan posisi tubuh miring ke lateral
Tujuan: nyeri berkurang/ hilang
Intervensi:
1) Kaji tipe, intensitas, dan lokasi nyeri
2) Atur posisi yang dapat meningkatkan rasa nyaman
3) Pertahankan lingkungan yang tenang untuk meningkatkan kenyamanan
4) Ajarkan relaksasi dan teknik distraksi untuk mengalihkan perhatian, sehingga mengurangi nyeri
5) Anjurkan latihan postural secara rutin untuk memperbaiki posisi tubuh
6) Ajarkan dan anjurkan pemakaian brace untuk mengurangi nyeri saat aktivitas
7) Kolaborasi dalam pemberian analgetik untuk meredakan nyeri
c. Gangguan mobilitas fisik berhubungan dengan postur tubuh yang tidak seimbang
Tujuan: meningkatkan mobilitas fisik
Intervensi:
1) Kaji tingkat mobilitas fisik
2) Tingkatkan aktivitas jika nyeri berkurang
3) Bantu dan ajarkan latihan rentang gerak sendi aktif
4) Libatkan keluarga dalam melakukan perawatan diri
5) Tingkatkan kembali ke aktivitas normal
d. Gangguan citra tubuh atau konsep diri yang berhubungan dengan postur tubuh yang miring kelateral
Tujuan: meningkatkan citra tubuh
Intervensi:
1) Anjurkan untuk mengungkapkan perasaan dan masalahnya
2) Beri lingkungan yang mendukung
3) Bantu pasien untuk mengidentifikasi gaya koping yang positif
4) Beri harapan yang realistik dan buat sasaran jangka pendek untuk memudahkan pencapaian
5) Beri penghargaan untuk tugas yang dilakukan
6) Beri dorongan untuk melakukan komunikasi dengan orang terdekat dan memerlukan sosialisasi dengan keluarga serta teman
7) Beri dorongan untuk merawat diri sesuai toleransi
e. Kurang pengetahuan yang berhubungan dengan kurang informasi tentang penyakitnya
Tujuan: pemahaman tentang program pengobatan
Intervensi:
1) Jelaskan tentang keadaan penyakitnya
2) Tekankan pentingnya dan keuntungan mempertahankan program latihan yang di anjurkan
3) Jelaskan tentang pengobatan: nama, jadwal, tujuan, dosis, dan efek sampingnya
4) Peragakan pemasangan dan perawatan brace atau korset
5) Tingkatkan kunjungan tindak lanjut dengan dokter
2. EVALUASI KEPERAWATAN
Setelah intervensi keperawatan, diharapkan:
a. Pola napas efektif
1) menunjukkan bunyi napas yang normal
2) frekuensi dan irama napas teratur
b. Nyeri hilang atau berkurang
1) Melaporkan tingkat nyeri yang dapat diterima
2) Memperlihatkan tenang dan rileks
3) Keseimbangan tidur dan istirahat
c. Meningkatkan mobilitas fisik
1) Melakukan latihan rentang gerak secara adekuat
2) Melakukan mobilitas pada tingkat optimal
3) Secara aktif ikut serta dalam rencana keperawatan
4) Meminta bantuan jika membutuhkan
d. Meningkatkan harga diri
1) Mencari orang lain untuk membantu mempertahankan harga diri
2) Secara aktif ikut serta dalam perawatan dirinya
3) Menggunakan keterampilan koping dalam mengatasi citra tubuh
e. Pemahaman pengetahuan
1) Mengungkapkan pengertian tentang proses penyakit, rencana pengobatan, dan gejala kemajuan penyakit
2) Memperagakan pemasangan dan perawatan brace atau korset
3) Mengekspresikan pengertian tentang jadwal pengobatan
v Asuhan Keperawatan Pasca Operasi Skoliosis
1. Pengkajian
Pengkajian pada pasien pasca operasi Skoliosis, antara lain :
a. Kaji status neurovaskular
b. Status pernapasan pasien, kesulitan bernapas, sianosis, takipnea, dan batuk
c. Penurunan sensasi dan aktivitas motorik pada ekstremitas
d. Status sirkulasi ekstremitas, perubahan warna kulit, nadi, dan suhu
e. Kelurusan tubuh dan terdapatnya alat imobilisasi
f. Kaji lokasi, intensitas, dan durasi nyeri
g. Karakter dan jumlah drainase luka
h. Drainase Hemovac jika terpasang
i. Pengeluaran urine.
Pemeriksaan laboratorium yang dilakukan mencakup darah lengkap, elektrolit, pemeriksaan radiologi spinal, dan pemeriksaan kultur urine.
2. Diagnosa Keperawatan dan Intervensi Keperawatan
Diagnosa keperawatan dan intervensi keperawatan untuk pasien pasca operasi, diantaranya :
a. Ketidakefektifan pola pernapasan berhubungan dengan anastesi, insisi operasi, dan nyeri.
§ Tujuan : Pola napas efektif
§ Intervensi :
1) Kaji status pernapasan setiap 2 jam.
2) Bantu dan ajarkan pasien untuk melakukan napas dalam setiap 1 jam.
3) Auskultasi dada untuk mendengarkan bunyi napas setiap 2 jam.
4) Pertahankan tirah baring dengan meninggikan kepala tempat tidur 30-450.
5) Pantau tanda-tanda vital tiap 2 jam untuk 8 jam pertama kemudian setiap 2 jam.
6) Beri spirometer intensif setiap 1 sampai 2 jam sekali.
7) Kolaborasi dalam pemberian analgesik untuk mempertahankan rasa nyaman, sehingga dapat meningkatkan pernapasan.
b. Risiko kekurangan volume cairan berhubungan dengan status puasa atau/dan kehilangan cairan abnormal.
§ Tujuan : Tidak terjadi kekurangan volume cairan atau volume cairan seimbang.
§ Intervensi :
1) Pertahankan puasa.
2) Beri cairan parenteral dengan elektrolit sesuai program.
3) Sambungkan selang nasogastrik dan alat penghisap intermiten.
4) Jika terpasang nasogastrik, lakukan irigasi dengan cairan salin normal yang jumlahnya telah diukur untuk mempertahankan kepatenan.
5) Sambungkan kateter uretral menetap dan sistem drainase gravitasi tertutup.
6) Pantau pengeluaran urine setiap jam. Jika kurang dari 20-30 ml/jam, lapor dokter.
7) Ukur masukkan dan keluaran cairan setiap 8 jam.
8) Observasi tanda dehidrasi : turgor kulit, mukosa mulut.
9) Pantau balutan untuk adanya drainase setiap jam untuk 24 jam pertama, kemudian tiap 4 jam.
10) Pantau Hb, Ht, dan elektrolit.
11) Lakukan hygiene naso-oral setiap jam ; pertahankan agar tetap lembab.
12) Pantau TTV setiap 4 jam.
13) Auskultasi bising usus tiap 8 jam, lapor dokter jika sudah terdengar.
14) Observasi terhadap kemungkinan distensi abdomen.
15) Beri diet sesuai toleransi jika bising usus telah terdengar atau nasogastrik dikelem/dilepaskan.
16) Beri cairan peroral secara bertahap, tingkatkan dengan diet lunak kemudian dengan diet biasa.
17) Lepaskan uretra menetap sesuai indikasi.
18) Beri pelunak feses sesuai program.
c. Risiko infeksi berhubungan dengan prosedur infasif dan menurunnya pertahanan primer.
§ Tujuan : Tidak terjadi infeksi
§ Intervensi :
1) Pantau TTV tiap 4 jam.
2) Pantau balutan setiap 2 jam selam 24 jam pertama, kemudian setiap 4 jam pertama.
3) Ganti balutan luka operasi secara aseptic teinik sesuai program.
4) Observasi tanda infeksi dari luka operasi.
5) Lapor dokter jika ada pengeluaran (darah, nanah) berlebihan dari luka.
6) Kolaborasi dalam pemeriksaan laboratorium : Hb, Ht, eritrosit, dan kultur cairan yang keluar jika ada indikasi.
7) Kolaborasi dalam pemberian antibiotic sesuai program.
d. Hambatan mobilitas fisik berhubungan dengan gangguan muskuluskeletal dan nyeri.
§ Tujuan : Mobilitas fisik dipertahankan.
§ Intervensi :
1) Pertahankan tirah baring biasanya pada posisi telentang/telungkup.
2) Pertahankan imobilisasi spinal.
3) Pertahankan kesejajaran tubuh selama prosedur ; jangan fleksikan lutut terlalu jauh.
4) Tinggikan kepala tempat tidur 30-450.
5) Kaji aktivitas motorik, sensasi, warna kulit, nadi dan suhu ekstremitas bawah tiap 4 jam.
6) Laporkan pada dokter jika terjadi perubahan.
7) Balik pasien hanya jika ada instruksi. Beri obat penurun nyeri sebelum membalikkan pasien.
8) Saat membalikkan pasien sangga tungkai pasien diantara kedua lutut menggunakan bantal, sangga kepala dan punggung dengan bantal kecil, kemudian balik pasien dalam 1 gerakan kontinyu.
9) Lepaskan alat imobilisasi sesuai program dan periksa adanya gangguan integritas kulit.
10) Seimbangkan antara aktivitas dengan istirahat.
11) Tingkatkan aktivitas sesuai program.
12) Bantu dan ajarkan pasien melakukan rentang gerak pasif dan aktif setiap 4 jam sesuai indikasi.
e. Nyeri berhubungan dengan intervensi operasi.
§ Tujuan : Nyeri teratasi.
§ Intervensi :
1) Kaji lokasi, tipe, dan intensitas nyeri ; gunakan skala nyeri.
2) Bantu pasien dalam mengganti posisi dan mempertahankan kesejajaran tubuh untuk meningkatkan rasa nyaman.
3) Beri dorongan pada pasien untuk melakukan aktivitas hiburan.
4) Ajarkan dan anjurkan melakukan teknik relaksasi untuk mengurangi nyeri.
5) Beri analgesic sebelum melakukan aktivitas.
f. Tidak efektifnya regimen terapeutik berhubungan dengan kurangnya pengetahuan tentang pelaksanaan perawatan di rumah.
§ Tujuan : Pasien mendapatkan pemahaman tentang penatalaksanaan perawatan di rumah.
§ Intervensi :
1) Tekankan pentingnya akivitas, latihan, pantangan yang telah diprogramkan, derajat akivitas, dan perawatan diri yang diperbolehkan.
2) Jelaskan perlunya mempertahankan kesejajaran tubuh yang baik.
3) Latihan rentang gerak sendi sesuai yang diperbolehkan.
4) Jangan melakukan pengangkatan beban yang berat, latihan yang berlebihan, mengendarai kendaraan, menunduk/membungkuk.
5) Jelaskan perlunya matras padat dengan papan tempat tidur.
6) Jelaskan tentang diet dan masukkan cairan yang adekuat.
7) Jelaskan tentang pengobatan : nama, jadwal, tujuan, dosis dan efek samping.
3. Evaluasi Keperawatan
Setelah dilakukan intervensi keperawatan diharapkan :
1. Pola napas tefektif
Menunjukkan bunyi napas yang normal.
2. Kebutuhan volume cairan normal
Menunjukkan tanda vital yang stabil.
3. Tidak terjadi infeksi
Menunjukkan luka operasi tetap bersih, kering, dan utuh.
4. Mobilitas fisik kembali normal
Mencapai kembali mobilitas sampai tingkat optimal.
5. Nyeri reda
Melaporkan nyeri dalam tingkat yang dapat ditoleransi.
DAFTAR PUSTAKA
Alpers, Ann. 2006. Buku Ajar Pediatri Rudolph Vol. 3. Jakarta : EGC
Doengoes, Marylinn. 1999. Rencana Asuhan Keperawatan. Jakarta : EGC
Nettina, Sandra, M. 2001. Pedoman Praktik Keperawatan. Jakarta : EGC
Rasjad, Chairuddin. 2003. Pengantar Ilmu Bedah Ortopedi. Makasar : Bintang Lamumpatue

Tidak ada komentar:
Posting Komentar